Viden om dysfagi
TIL FAGPROFESSIONELLE
Hvad er dysfagi?
Dysfagi er den medicinske betegnelse for udfordringer med at synke, spise og drikke. Nogle mennesker har vanskeligheder med at synke specielle typer af mad og drikke; dette kan variere i grader fra let ubehag til slet ikke at kunne synke og måske have behov for en ernæringssonde (1)
Reference:
1. Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag
Dansk definition på dysfagi:
”Dysfagi forstås bredt som funktionsnedsættelser, der enten forhindrer eller begrænser indtagelsen af føde og væsker,
og som gør synkning risikabel, ineffektiv, ubehagelig eller som påvirker livskvalitet” (2).
Reference:
2. Dansk Selskab for Dysfagi
Hvem kan få dysfagi?
Dysfagi forekommer hos både børn og voksne patienter med forskellige diagnoser samt hos en stor del af den ældre befolkning.
Dysfagi er ikke en sygdom, men et symptom som ses ved mange sygdomme f.eks. Neurologiske sygdomme som f.eks. apopleksi, traumatisk hjerneskade og andre erhvervede hjerneskader, Parkinson, Multipel Sklerose (MS), Amyotrofisk Lateral Sklerose (ALS), rygmarvsskader, neuromuskulære sygdomme, Cerebral Parese (CP), udviklingshæmning, demens.
Andre sygdomme som hoved-hals kræft og senfølger efter behandling, halsbrand og sure opstød (GERD), kroniske sygdomme i lungerne (KOL).
Desuden udvikler mange ældre dysfagi, hvilket skyldes at de med alderen taber muskelmasse og muskelstyrke. Jo mere muskelmasse man taber, jo skrøbeligere vil man blive. Denne type dysfagi kaldes sarkopenisk dysfagi (1).
Reference:
1. Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag
Hvor mange får øvre dysfagi?
Øvre dysfagi forstås som funktionsnedsættelser inden maden kommer i munden, i munden og/eller i svælget (1).
Et internationalt studie fra 2022 beskriver en global prævalens (antallet af personer med en øvre dysfagi på et givet tidspunkt i en afgrænset befolkning) på tværs af forskellige patientgrupper til 13,8%. Hvor den højeste prævalens på 72,4% findes hos borgere med demens (2).
Dysfagi er udbredt hos ældre og rammer cirka hver tredje ældre, der bor i lokalsamfundet, næsten halvdelen af de geriatriske patienter og endda mere end halvdelen af ældre plejehjemsbeboere (3).
Der findes få danske tal for hvor mange der er har dysfagi. Et dansk studie fra 2018 viser at 50% af patienter indlagt på en akut geriatrisk afdeling havde dysfagi. I gruppen, der havde dysfagi boede væsentlig flere på plejehjem og havde en lavere vægt end patienter uden dysfagi (4). Et andet dansk studie fra 2020 viser, at 77% af ældre >65 år, som bliver hofteopereret, har udfordringer med at synke og spise. I dette studie ses også at, i gruppen, der havde dysfagi boede væsentlig flere på plejehjem inden operationen end patienter uden dysfagi (5).
Referencer:
1. Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag
2. Rajati, F., Ahmadi, N., Naghibzadeh, Z.As. et al. The global prevalence of oropharyngeal dysphagia in different populations: a systematic review and meta-analysis. J Transl Med 20, 175 (2022).
3. Doan TN, Ho WC, Wang LH, Chang FC, Nhu NT, Chou LW. Prevalence and Methods for Assessment of Oropharyngeal Dysphagia in Older Adults: A Systematic Review and Meta-Analysis. J Clin Med. 2022 May 6;11(9):2605.
4. Melgaard D, Rodrigo-Domingo M, Mørch MM. The Prevalence of Oropharyngeal Dysphagia in Acute Geriatric Patients. Geriatrics (Basel). 2018 Mar 26;3(2).
5. Madsen G, Kristoffersen SM, Westergaard MR, Gjødvad V, Jessen MM, Melgaard D. Prevalence of Swallowing and Eating Difficulties in an Elderly Postoperative Hip Fracture Population-A Multi-Center-Based Pilot Study. Geriatrics (Basel). 2020.
Hvilke konsekvenser har dysfagi?
Dysfagi kan resultere i, at personen spiser og drikke for lidt og dermed f.eks. kommer til at lide af under- eller fejlernæring, væskemangel samt komplikationer som fejlsynkning, udvikling af lungebetændelse og i værste fald kvælning.
Fejlernæring kan være en konsekvens af dysfagi, og dysfagi kan være en konsekvens af fejlernæring.
Personer, der har dysfagi kan få nedsatte funktioner i mundhule og/eller svælget på grund af tab af muskelmasse, og dette er med til at forværre deres fejlernæring. En ond cirkel med forringet ernæringsstatus og dysfagi kan opstå.
Kvælning og fejlsynkning (aspiration) kan opstå som følge af dysfagi. Det kan gøre personen bange for at spise og være med til at reducere hans/hendes glæde ved mad. Hvilket yderligere bevirker at personen spiser for lidt og dette er med til at forværre underernæring. Kvælning og fejlsynkning (aspiration) øger også risikoen for lungebetændelse. Hyppige lungebetændelse øger risikoen for at personen bliver hyppigere syg, hvilket igen øger risikoen for en tidlig død. Alt dette skaber en ond cirkel (1).
Reference:
1. Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag

Hvilke psykiske og sociale konsekvenser har dysfagi?
En person med dysfagi føler sig ofte dobbelt ramt, hvis han/hun f.eks. har fået hoved-halskræft og oveni har fået dysfagi og problemer med at deltage i måltider sammen med andre.
Disse udfordringer bliver ofte overset og kan give store vanskeligheder for personen med dysfagi og den nære familie.
Følelsen af at vække pinlig opmærksomhed ved sociale sammenkomster letter ikke livet for den ramte.
For at sikre bedst mulig livskvalitet for en person med dysfagi er det vigtigt, at tage de sociale aspekter alvorligt og forsøge at afhjælpe problemerne.
Den indsats, der skal til for at hjælpe en person med dysfagi, behøver ikke kræve så meget, men det er vigtigt at personen, så tidligt som muligt, bliver systematisk udredt af en specialuddannet ergoterapeut (1).
Reference:
1. Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag
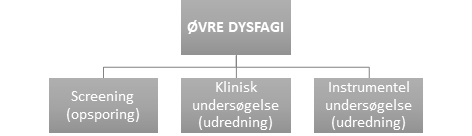
Opsporing og udredning for dysfagi
Sundhedsstyrelsen anbefaler i Klinisk Retningslinje for øvre dysfagi (1), at dysfagi bør kunne diagnosticeres i følgende tre niveauer: screening-, klinisk- og instrumentel undersøgelse af synkefunktionen.
Det første skridt er at opspore om personen har tegn på dysfagi. Opsporingen bør kunne foretages af de fagpersoner, som hjælper personen i hverdagen med at spise, drikke og børste tænder. Hvis de ser tegn på udfordringer med at synke-spise-drikke, så bør der henvises til en ergoterapeut med specialkompetencer inden for dysfagi.
Ergoterapeuten udfører systematiske kliniske undersøgelser af personens funktioner i mund og svælg i relation til at aktiviteter relateret til mad og drikke.
Hvis ergoterapeuten vurderer der, er behov for yderligere udredning af synkefunktionen kan der henvises til instrumentelle undersøgelser af synkefunktionen (2,3)
En ergoterapeut med specialkompetencer inden for dysfagi har viden, færdigheder og kompetencer til systematisk at:
- Udrede personens udfordringer med at synke-spise-drikke, analysere behov for behandling samt opsætte en behandlingsplan.
- Genoptræne eller vedligeholde kropslige funktioner i relation til at kunne synke-spise-drikke sikkert og effektivt samt kunne deltage i måltider sammen med andre.
- Rådgive i relation til sikker og effektiv indtagelse af mad og drikke, den optimale siddestilling og hovedstilling i forbindelse med måltider, mundhygiejne.
- Udarbejde dokumentation for resultaterne af undersøgelse og behandling samt bl.a. en spiseinformation, som vejledning til patienten/borgeren, pårørende og/eller fagprofessionelle, som er tilknyttet (2,3).
Referencer:
1. Sundhedsstyrelsen (2018) National klinisk retningslinje for øvre dysfagi – opsporing, udredning og udvalgte indsatser
2. Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag
Hvordan kan du, som tværfagligt personale, understøtte sikker og effektiv synkning?

Der er fire effektive tilgange, der kan understøtte spiseinformationen:
1. Optimal hoved- og siddestilling under måltidet
2. Modificeret konsistens af mad og drikke
3. Omgivelserne ifm. måltiderne
4. Systematisk mundhygiejne
1. Den optimal siddestilling ved bordet
Når kroppen er godt understøttet, så slapper personen bedre af og anvender ikke så megen energi på at sidde opret. Det er vigtigt, at personen sidder afslappet og godt understøttet under måltidet, så han/hun har de bedste fysiologiske forudsætninger for at synke sikkert og effektivt.
En god understøttet stilling er hvor personen sidder med:
- Fødderne på gulvet
- Maven ind mod bordkanten
- Armene med albuerne godt und2.erstøttet af bordet
- Hagen lidt ned mod brystet med hovedet i midtlinje, så personen får en ”lang nakke”.
- Stolen/kørestolen skal være stabil, så personen kan sidde opret. Der kan være behov for en pude i ryggen til at understøtte den fremadrettede siddestilling ind mod bordet (6).
2. Modificeret kost og væske (dysfagi-diæt)
Mad og drikke med modificeret konsistens (dysfagi-diæt) er målrettet personer med dysfagi. Målet er at personen får dækket sit ernæringsbehov med den konsistens af mad og drikke, som personen har funktioner i mund og svælg til at indtage sikkert og effektivt. Målet er at minimere de fysiske, psykiske og sociale konsekvenser af personens udfordringer med at synke-spise-drikke.
Det er vanskeligt, når der opsættes begrænsninger for den mad, vi spiser, fordi vi alle nyder at spise forskellige madteksturer. Det er vigtigt, at de personer, som hjælper og er omkring personen i hverdagen forstår, at det kan være meget vigtigt for en person med dysfagi at der ændres på konsistensen af mad og drikke. Konsistensen kan være af afgørende betydning for at han/hun forsat kan deltage i og nyde måltider sammen med andre uden af få noget i den gale hals og tabe i vægt.
Konsistens af mad og drikke tilpasses den enkeltes funktionsniveau og energibehov. Drikke fortykkes så det bliver lettere for personen at synke. Målet er, at væsken løber langsomt gennem mund og svælg, så personen når at mærke og bearbejde væsken sikkert og effektivt uden at komme til at hoste.
Madens konsistens ændres så den bliver lettere at tygge, samle og bearbejde i munden. Lettere at transportere ned i svælget og videre ned spiserøret.
Dysfagi-diæt beskrives i Anbefalinger til Dansk institutionskost (1) og i Den Nationale Kosthåndbog (2) under kost til småt-spisende, som gives til personer, som har bevaret spiseevnen, men som pga. kvalme, fysiske elle psykiske lidelser er ude af stand til at indtage mad i den mængde, der er nødvendigt for at dække behovet for ernæring og næringsstoffer i perioder af mere end få dages varighed. Personer med dysfagi har fysiske udfordringer i mund og svælg, der gør det vanskeligt for dem at spise og drikke tilstrækkeligt.
Der beskrives i den nationale kosthåndbog fire madkonsistenser:
- Normal
- Blød
- Gratin
- Cremet
Og fire drikkekonsistenser:
- Normal
- Let fortykket
- Moderat fortykket
- Meget fortykket
Styrelsen for Patientsikkerhed (4) anbefaler, at der foreligger retningsgivende dokumenter for screening og undersøgelse af dysfagi, samt anbefalinger om at den rette konsistens af mad og væske følges. Ergoterapeuten beskriver i din spiseinformation hvilken konsistens den kliniske undersøgelse viser, at personen kan indtage sikkert og effektivt uden at få noget i den gale hals. Det er vigtigt at disse anvisninger følges (6).

3. Omgivelserne betydning ifm. måltiderne
At spise og drikke er livsnødvendigt og bliver ofte taget for givet. At spise er også sociale og dejlige oplevelser sammen med andre mennesker. Måltidet er et vigtigt middel til at fastholde, etablere og udvikle social kontakt.
Mennesker, der er udfordringer med at synke-spise-drikke, oplever ofte store begrænsninger i deres hverdag. Personer med dysfagi kan opleve måltider stressende, fordi de ved, at de kan have vanskeligt ved at efterleve de sociale spilleregler for god bordskik. Det samme gælder dem, der spiser sammen med den, der har dysfagi. De kan føle sig pinligt berørt eller måske væmmes ved at se, at der løber mad ud af munden. Bevidstheden om egne begrænsninger kan hæmme lysten til at spise sammen med andre og forhindre deltagelse i festligheder (6).
Så husk derfor:
- At der ro omkring måltiderne.
- Sluk radio og fjernsyn.
- Begræns antallet af personer som taler under måltidet.
- Placer mad, glas, tallerken og bestik tæt ved personen, som har udfordringer med at spise og drikke, så vedkommende så vidt muligt bliver i stand til at spise og drikke selvstændigt.
4. Systematisk mundhygiejne
Mundhygiejne er velkendt dagligdags aktivitet, der er vigtig i behandlingen af personer med dysfagi.
Hvorfor mundhygiejne?
En god mundhygiejne er en forudsætning for en optimal optagelse og bearbejdning af mad og drikke. En Mundhygiejne er særdeles vigtig til forebyggelse af fejlsynkning af bakterier fra mundhulen. Er desuden vigtig i det sociale samspil med vores medmennesker.
Hvordan og hvor ofte mundhygiejne?
Mundhygiejne afslutter som regel et måltid og er en del af morgenhygiejnen. Mundhygiejne indgår dermed naturligt, når man hjælper en person med vask og påklædning. Uanset om hjælperen børster personens tænder eller guider ham/hende til det, bør de følge en fast rutine, så personen kan følge med, genkende og lærer at udføre rutinen selv (6).
Sundhedsstyrelsen (3) anbefaler, at mundhygiejne foretages minimum to gange dagligt hos personer med dysfagi. Ideelt er efter alle måltider.
Referencer:
1. . Anbefalinger for den danske institutionskost
3. Klinisk retningslinje for modificeret kost og væske til voksne personer med øvre dysfagi (Center for Kliniske Retningslinjer)
4. Dysfagi (Styrelsen for patientsikkerhed)
5. International Dysphagia Diet Standardisation Initiative (IDDSI) – her kan du læse om de internationale definitioner og beskrivelser af dysfagi-diæten, som man forventer, kommer til at erstatte de nuværende beskrivelser af modificeret kost og væske i den nationale kosthåndbog inden for en kortere årrække.
6. Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag
Hvor kan du får mere information om dysfagi?
Kræftens bekæmpelse https://www.cancer.dk/hjaelp-viden/symptomer/synkebesvaer/
Ugeskrift for læger https://ugeskriftet.dk/videnskab/dysfagi
Guide: 4 effektive tilgange til at understøtte sikker og effektiv synkning
Guide: 5 tegn på synkeproblemer
Case
En borger med demens bliver udskrevet fra et sygehus til et plejehjem. Under indlæggelsen er det konstateret, at borgeren har dysfagi og derfor kun må få gratinkost og moderat fortykket væske.
Sygeplejersken, der modtager borgeren på plejehjemmet, får ikke besked fra sygehuset om, at borgeren har dysfagi. Sygeplejersken læser plejeforløbsplanen, hvor der ikke står noget om kost- og væskeindtag. I genoptræningsplanen, som sygeplejersken ikke får læst med det samme, står der, at borgeren kun må indtage gratinkost og moderat fortykket væske.
Senere samme dag serverer køkkenpersonalet blød kost til borgeren. Efterfølgende observerer plejepersonalet tiltagende hoste hos borgeren. To dage efter bliver borgeren indlagt og får konstateret aspirationspneumoni.
Denne case er beskrevet på Styrelsen fra Patientsikkerhed (https://stps.dk/da/laering/utilsigtede-haendelser/klog-paa-uth/dysfagi/ )
