Viden om dysfagi
TIL KOMMUNER, REGIONER & INSTITUTIONER
Hvad er dysfagi?
Dysfagi er den medicinske betegnelse for udfordringer med at synke, spise og drikke. Nogle mennesker har vanskeligheder med at synke specielle typer af mad og drikke; dette kan variere i grader fra let ubehag til slet ikke at kunne synke og måske have behov for en ernæringssonde.
Reference:
Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag
Dansk definition på dysfagi:
”Dysfagi forstås bredt som funktionsnedsættelser, der enten forhindrer eller begrænser indtagelsen af føde og væsker,
og som gør synkning risikabel, ineffektiv, ubehagelig eller som påvirker livskvalitet”.
Reference:
Hvem kan få dysfagi?
Dysfagi forekommer hos både børn og voksne patienter med forskellige diagnoser samt hos en stor del af den ældre befolkning.
Dysfagi er ikke en sygdom, men et symptom som ses ved mange sygdomme f.eks. Neurologiske sygdomme som f.eks. apopleksi, traumatisk hjerneskade og andre erhvervede hjerneskader, Parkinson, Multipel Sklerose (MS), Amyotrofisk Lateral Sklerose (ALS), rygmarvsskader, neuromuskulære sygdomme, Cerebral Parese (CP), udviklingshæmning, demens.
Andre sygdomme som hoved-hals kræft og senfølger efter behandling, halsbrand og sure opstød (GERD), kroniske sygdomme i lungerne (KOL).
Desuden udvikler mange ældre dysfagi, hvilket skyldes at de med alderen taber muskelmasse og muskelstyrke. Jo mere muskelmasse man taber, jo skrøbeligere vil man blive. Denne type dysfagi kaldes sarkopenisk dysfagi.
Reference:
Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag
En borger med demens bliver udskrevet fra et sygehus til et plejehjem. Under indlæggelsen er det konstateret, at borgeren har dysfagi og derfor kun må få gratinkost og moderat fortykket væske.
Sygeplejersken, der modtager borgeren på plejehjemmet, får ikke besked fra sygehuset om, at borgeren har dysfagi. Sygeplejersken læser plejeforløbsplanen, hvor der ikke står noget om kost- og væskeindtag. I genoptræningsplanen, som sygeplejersken ikke får læst med det samme, står der, at borgeren kun må indtage gratinkost og moderat fortykket væske.
Senere samme dag serverer køkkenpersonalet blød kost til borgeren. Efterfølgende observerer plejepersonalet tiltagende hoste hos borgeren. To dage efter bliver borgeren indlagt og får konstateret aspirationspneumoni.
Vær opmærksom på: At overlevere information om dysfagi hos en patient alle relevante steder.
Disse indlæggelser påvirker borgerens funktionsniveau og livskvalitet, men det påvirker også kommunens økonomi.
ET TVÆRSEKTORIELT PROJEKT ”DYSFAGI HOS DEN ÆLDREMEDICINSKE BORGER – DE ØKONOMISKE KONSEKVENSER” fra Regionshospital Nordjylland fra 2018 viser, at borgere indlagt på Ældremedicinsk Afsnit med dysfagi i gennemsnit medfører årlige omkostninger for 260.769 kr. mens indlagte borgere uden dysfagi medfører årlige omkostninger på 193.123 kr. samlet for region og kommuner.
Borgere indlagt på Ældremedicinsk Afsnit med dysfagi er i gennemsnit 37,3 % dyrere på hospitalet og 33,3 % dyrere i kommunen end borgere uden dysfagi.
Den kommunale medfinansiering er beregnet for både 2016 og for 2018. Beregningerne for 2018 er med antagelse om, at det vil være de samme takster og antal indlæggelser. Ud fra denne antagelse vil den kommunale medfinansiering i 2018 for borgere med dysfagi i gennemsnit stige 82,5 % og 71,4 % for borgere uden dysfagi.
Hvilke konsekvenser har dysfagi?
Dysfagi kan resultere i, at personen spiser og drikke for lidt og dermed f.eks. kommer til at lide af under- eller fejlernæring, væskemangel samt komplikationer som fejlsynkning, udvikling af lungebetændelse og i værste fald kvælning.
Fejlernæring kan være en konsekvens af dysfagi, og dysfagi kan være en konsekvens af fejlernæring.
Personer, der har dysfagi kan få nedsatte funktioner i mundhule og/eller svælget på grund af tab af muskelmasse, og dette er med til at forværre deres fejlernæring. En ond cirkel med forringet ernæringsstatus og dysfagi kan opstå.
Kvælning og fejlsynkning (aspiration) kan opstå som følge af dysfagi. Det kan gøre personen bange for at spise og være med til at reducere hans/hendes glæde ved mad. Hvilket yderligere bevirker at personen spiser for lidt og dette er med til at forværre underernæring. Kvælning og fejlsynkning (aspiration) øger også risikoen for lungebetændelse. Hyppige lungebetændelse øger risikoen for at personen bliver hyppigere syg, hvilket igen øger risikoen for hyppige genindlæggelser og en tidlig død. Alt dette skaber en ond cirkel.
Reference:
Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag

Case tværfaglig undervisning (Kurset ”Spot dysfagi og understøt sikker og effektiv synkning”)
Systematisk opsporing af dysfagi mindsker underernæring og øger livskvalitet
Over halvdelen af beboere på landets plejecentre har udfordringer med at synke, spise og drikke (dysfagi) og disse udfordringer påvirker borgernes livskvalitet og helbred. Sundhedsstyrelsen anbefaler systematisk opsporing og målrettede ernæringsindsatser til borgere, som er i højrisiko for dysfagi.
Udfører I systematisk opsporing af dysfagi på jeres plejecentre?
Har I store kommunale udgifter til gentagende indlæggelser af borgere med lungebetændelse, som bor på plejecenter?
Indberettes der mange utilsigtede hændelser vedr. mad og drikke vedrørende beboere på plejecentre/institutioner i kommunen?
Har I udfordringer med underernæring på jeres plejecentre?
Er der klager fra de pårørende som er relateret til indtagelse af mad og drikke?
Så skulle I måske gøre som Plejecenter Åbakken i Thisted, hvor der blev udarbejdet en evaluering af den systematiske screening på Plejecenter Åbakken. Evalueringen viste, at screeningen gav væsentlig bedre forudsætninger for at opspore dysfagi og igangsætte målrettede indsatser, som kunne understøtte beboernes ernæringstilstand. Fx havde 23 ud af 58 oplevet vægtøgning, efter screeningen var blevet indført.
Derudover viste evalueringen, at beboernes livskvalitet var blevet forbedret som følge af, at det var blevet nemmere og rarere at spise. Konkret oplevede over halvdelen, at de havde en god livskvalitet omkring måltidet.
https://www.sst.dk/da/Bedremaaltider/25_-Screening-for-dysfagi-baner-vej-til-bedre-ernaering
Har I ikke selv ergoterapeut med specialviden inden for dysfagi i jeres kommune. Så vil Dysfagiklinikken kunne skræddersy et tværfagligt kursus til jer, hvor personalet lærer at spotte dysfagi og hvordan de kan understøtte sikker og effektiv synkning i dagligdagen med beboerne på de enkelte plejecentre eller i egen bolig.
Opsporing og udredning for dysfagi
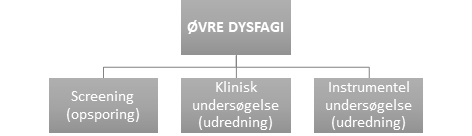
Sundhedsstyrelsen anbefaler i Klinisk Retningslinje for øvre dysfagi, at dysfagi bør kunne diagnosticeres i følgende tre niveauer: screening-, klinisk- og instrumentel undersøgelse af synkefunktionen.
Det første skridt er at opspore om personen har tegn på dysfagi. Opsporingen bør kunne foretages af de fagpersoner, som hjælper personen i hverdagen med at spise, drikke og børste tænder. Hvis de ser tegn på udfordringer med at synke-spise-drikke, så bør der henvises til en ergoterapeut med specialkompetencer inden for dysfagi.
Ergoterapeuten udfører systematiske kliniske undersøgelser af personens funktioner i mund og svælg i relation til at aktiviteter relateret til mad og drikke.
Hvis ergoterapeuten vurderer der, er behov for yderligere udredning af synkefunktionen kan der henvises til instrumentelle undersøgelser af synkefunktionen.
En ergoterapeut med specialkompetencer inden for dysfagi har viden, færdigheder og kompetencer til systematisk at:
- Udrede personens udfordringer med at synke-spise-drikke, analysere behov for behandling samt opsætte en behandlingsplan.
- Genoptræne eller vedligeholde kropslige funktioner i relation til at kunne synke-spise-drikke sikkert og effektivt samt kunne deltage i måltider sammen med andre.
- Rådgive i relation til sikker og effektiv indtagelse af mad og drikke, den optimale siddestilling og hovedstilling i forbindelse med måltider, mundhygiejne.
- Udarbejde dokumentation for resultaterne af undersøgelse og behandling samt bl.a. en spiseinformation, som vejledning til patienten/borgeren, pårørende og/eller fagprofessionelle, som er tilknyttet.
Et projekt på Plejecenter Åbakken i Thisted viste, at screeningen gav væsentlig bedre forudsætninger for at opspore dysfagi og igangsætte målrettede indsatser, som kunne understøtte beboernes ernæringstilstand. Fx havde 23 ud af 58 oplevet vægtøgning, efter screeningen var blevet indført.
Derudover viste evalueringen, at beboernes livskvalitet var blevet forbedret som følge af, at det var blevet nemmere og rarere at spise. Konkret oplevede over halvdelen, at de havde en god livskvalitet omkring måltidet.
Referencer:
- Sundhedsstyrelsen (2018) National klinisk retningslinje for øvre dysfagi – opsporing, udredning og udvalgte indsatser
- Ansigt, mund og svælg bogen af Annette Kjærsgaard. Munksgaards Forlag
- Ergoterapifagligt Selskab for Dysfagi
- Sundhedsstyrelsen

